妊娠 糖尿病 診断 基準 - 妊娠糖尿病|公益社団法人 日本産科婦人科学会
妊娠糖尿病の診断基準を改定 【日本糖尿病・妊娠学会】
基本的には人工呼吸器や酸素投与、人工肺サーファクタント補充療法などの治療を行うのですが、酷い合併症がなければ生後数日で治る場合もあります。
特に肥満、糖尿病の家族歴のある人、高年妊娠、巨大児出産既往のある人などはハイリスクですので必ず検査をうけてください。
妊娠糖尿病|一般の皆様へ|日本内分泌学会
その理由は、日本人は先述の通り、インスリン分泌が悪く、妊娠糖尿病のリスク因子を既に有しており、妊娠糖尿病のハイリスク群だからです。
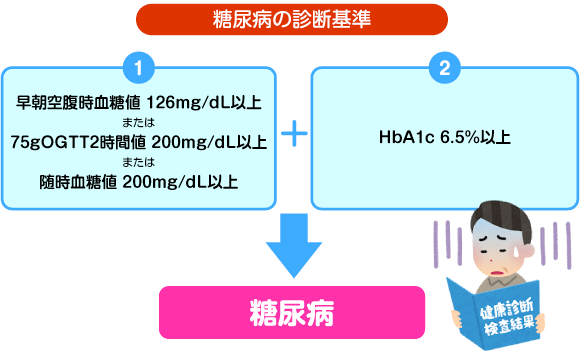
そのため、随時血糖値や75gブドウ糖負荷試験後血糖値は非妊時の糖尿病診断基準をそのまま当てはめることはできない。
妊娠糖尿病とは?診断基準や血糖値、原因などの疑問をすべて解決!
これは、お母さんの高血糖が胎盤を通じて赤ちゃんに伝わり、過剰に栄養を受け取ってしまうために巨大児になってしまうなど、赤ちゃんにもお母さんにも妊娠・出産に特有の合併症を引き起こす可能性があるからです。
(米国糖尿病学会). 糖尿病網膜症が存在する場合• そして、聞きたいことがあれば遠慮せずにドクターや看護師さん、助産師さん、栄養士さんに聞いてみて下さい。
妊娠糖尿病の検査と診断-実際にどんな検査をするの?
低血糖症や低カルシウム血症 妊娠糖尿病になった場合の新生児のリスクと言えば、まずは 「低血糖症や低カルシウム血症」があります。
出産後は、ホルモンを分泌していた胎盤がお母さんのからだからなくなるため、インスリンの必要量はすみやかに減ります。
妊娠糖尿病|一般の皆様へ|日本内分泌学会
ブドウ糖負荷検査: 糖分の入った検査用のジュースを飲んで血糖を検査する方法です。
大きくなった子宮が胃を圧迫して、重症化すると吐き気や嘔吐、むくみ、動悸、呼吸困難などが起こることがあります。
妊娠糖尿病の診断基準改定へ:日経メディカル
授乳期間中もインスリン治療を継続する場合は、授乳の際に低血糖が生じないよう、授乳前に補食が必要になることがあります。
2)Blanco CG et al. スポンサードリンク 出産後の妊娠糖尿病について 妊娠糖尿病を患ってしまった場合、 出産終わったから終わりという訳ではありません。
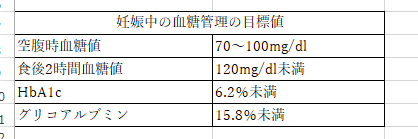
妊娠中の糖代謝異常と診断基準(平成27年8月1日改訂)
二人とも妊娠した時は、初期の血液検査のHbA1Cが高め(いつも5. ヒト胎盤性ラクトゲン hPL: human placental lactogen は胎盤から産生される蛋白ホルモンです。
妊娠糖尿病とは?何が原因でなり、どれくらいの方がいるの? 妊娠糖尿病(GDM)は最近かなり増加傾向にあると言われています。
- 関連記事
2021 www.dfe.millenium.inf.br